روزاسه
بیماری روزاسه
بیماری روزاسه، شایع در میان خانمها و آقایان، با قرمزی پوست ناشی از عوامل محیطی شناخته میشود. افراد مبتلا به آکنه روزاسه باید مراقبتهای ویژهای برای مدیریت شرایط خود در پیش بگیرند. در این مطلب به بررسی روزاسه و روشهای مؤثر مراقبت از پوست در برابر آن میپردازیم.
شناخت بیماری پوستی روزاسه
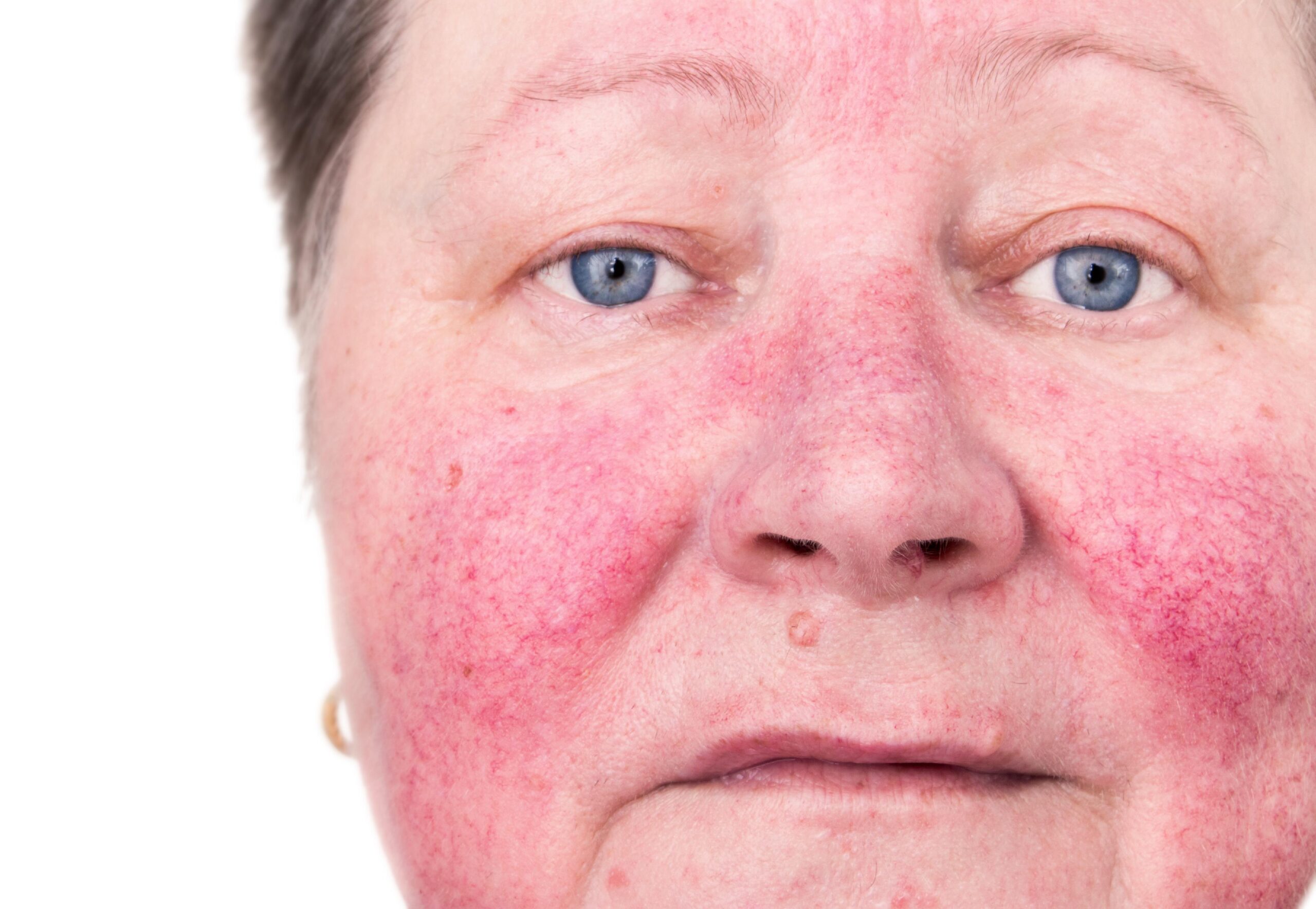
بیماری روزاسه، نوعی التهاب پوستی مزمن است که با گذشت زمان شدت میگیرد. این بیماری در زنان شایعتر بوده، اما در مردان به شکل شدیدتری بروز میکند. با پیشرفت روزاسه، قرمزی پوست تیرهتر و ماندگارتر شده و رگهای خونی آشکارتر میشوند. عدم درمان به موقع، منجر به بروز برجستگیها و جوشهای التهابی میگردد. این عارضه میتواند بینی را متورم کرده و به مشکلات جدی چشمی نظیر سوزش، آبریزش و خونریزی منتهی شود. در این حالت، مشاوره با پزشک متخصص پوست برای مدیریت و کنترل علائم این بیماری ضروری است.
این بیماری اغلب با آکنه یا دیگر مشکلات پوستی مانند گر گرفتگی اشتباه گرفته میشود. روزاسه بیشتر نواحی مرکزی صورت را درگیر میکند که به آن آکنه روزاسه یا آکنه بزرگسالی نیز میگویند. یکی از جنبههای ناخوشایند این بیماری، رشد بیش از حد بافت درمال و ایجاد تورم دائمی بافت صورت است که ممکن است منجر به عارضه Rhinophyma شود

علائم و نشانههای تشخیص آکنه روزاسه
بیماری روزاسه با علائم زیر قابل تشخیص است:
۱.قرمزی و گرگرفتگی پوست
این عارضه بیشتر در مرکز صورت ظاهر میشود و در پوستهای تیره تشخیص آن دشوار است.
۲.حس سوزش
قرمزی پوست باعث ایجاد احساس گرما و سوزش میشود.
۳.رگهای عنکبوتی (Telangiectasias)
رگهای ظریف و خوشهایی که عمدتاً در بینی و گونهها دیده میشوند؛این رگها ممکن است در دستها و پاها نیز ظاهر شوند.
۴.آکنه روزاسه
برجستگیهای شبیه آکنه که ممکن است چرکی باشند.
۵.بزرگ شدن بینی (رینوفیما)
ضخیم شدن پوست بینی که بیشتر در مردان دیده میشود و بینی را به رنگ تیره و گوشتالود تبدیل میکند.
۶.روزاسه چشمی
خشکی، تحریک، ورم چشم و پلک که گاهی پیش از علائم پوستی ظاهر میشوند.
عوارض نادر و شدید بیماری روزاسه
بیماری آکنه روزاسه، در موارد شدید و نادر میتواند باعث بزرگشدن غدد چربی در بینی و گاهی در گونهها شود. این بزرگشدگی منجر به تجمع بافت اضافی در بینی و اطراف آن میگردد. این عارضه بیشتر در مردان مشاهده شده و بهتدریج در طول چندین سال رشد و پیشروی میکند.

عوامل محرک و علل بروز آکنه روزاسه
علت دقیق بیماری روزاسه هنوز بهطور قطعی مشخص نشده است اما متخصصان بر این باورند که این بیماری میتواندبر اثر عوامل ژنتیکی و وراثتی، نتیجه فعالیت بیش از حد سیستم ایمنی، عوامل محیطی، یا ترکیبی از این عوامل باشد. برخی از محرکها که میتوانند علائم این عارضه را تشدید کنند، عبارتند از:
- مواد خوراکی دارای ترکیبات سینامالدئید مانند دارچین، شکلات، گوجه فرنگی و مرکبات
- نوشیدنیهای داغ مانند قهوه یا چای
- غذاهای تند
- وجود باکتری هلیکوباکتر پیلوری در دستگاه گوارش
- مایت دمودکس (موجوداتی میکروسکوپی از شاخه بندپایان) و باکتریهای مرتبط با آن
- پروتئین کاتلیسیدین.
عوامل محیطی مانند قرار گرفتن در معرض دمای بالا، نور خورشید یا باد نیز میتوانند به تشدید علائم کمک کنند. علاوه بر این، ورزش و تغییرات حسی نیز میتوانند تأثیرگذار باشند. این بیماری بیشتر در زنان بین ۳۰ تا ۵۰ سال و افرادی با پوست روشن، موهای بلوند و چشمهای آبی مشاهده میشود.
واگیردار بودن بیماری روزاسه؛ حقیقت یا تصور غلط؟
روزاسه، یک نگرانی رایج در میان افراد است. باید به طور قطعی اعلام کرد که این بیماری پوستی، عفونی نیست و هیچگونه قابلیت سرایت از طریق تماس مستقیم یا استنشاق را ندارد. پس، هرگونه نگرانی در مورد سرایت این بیماری به دیگران، تصوری کاملاً نادرست است.

راهکارهای مؤثر درمان و مدیریت بیماری روزاسه
از آنجایی که روزاسه یک بیماری مزمن است،درمان قطعی برای آن وجود ندارد اما روشهای متعددی وجود دارند که میتوانند به بهبود وضعیت و کاهش علائم کمک کنند.
رژیم غذایی مناسب
غذاهای حاوی چربیهای سالم و سبزیجات میتوانند به کاهش التهاب کمک کنند. مصرف موادی مانند مارچوبه، لوبیا سبز، سیب زمینی شیرین، بامیه، کدو حلوایی، زردچوبه، هل، گشنیز و آجیلها برای بهبود علائم این عارضه مفید است.
مصرف مترونیدازول
مترونیدازول یکی از اصلیترین و مؤثرترین داروهایی است که برای درمان روزاسه تجویز میشود؛ این دارو دارای خواص ضد التهابی و ضد میکروبی بوده و به شکل کرم، ژل و لوسیون در داروخانهها موجود است. مصرف طولانی مدت مترونیدازول تنها باید توسط متخصص پوست توصیه شود.
آنتیبیوتیکهای خوراکی
برای کاهش التهاب ناشی از این بیماری، معمولاً آنتیبیوتیکهای خوراکی مانند آزیترومایسین، داکسیسایکلین، تتراسایکلین و مینوسیکلین استفاده میشوند.
درمانهای موضعی
برای درمان بیماری روزاسه، ممکن است پزشک کرمهایی مانند مترونیدازول (یک آنتیبیوتیک)، ترتینوئین، بنزوئیل پراکسید و اسید آزلائیک تجویز کند.
درمانهای گیاهی
استفاده از ماسکهای گیاهی میتواند به تسکین علائم این بیماری کمک کند، اما نباید به عنوان جایگزین درمانهای اصلی استفاده شود. ماسکهایی حاوی برگ بابونه، چای سبز و جوی دوسر میتوانند روند بهبود را تسریع کنند.
لیزر درمانی و IPL
لیزر و نور پالسی شدید (IPL) میتوانند قرمزی و عروق نمایان پوست ناشی از آکنه روزاسه را کاهش دهند. این روشها با هدف قرار دادنِ عروق خونی و ایجاد گرما، بدون آسیب به بافتهای اطراف و بدون نیاز به بیحسی، آنها را جمع و محو میکنند.
جراحی
دربرخی موارد شدید که منجر به ضخیم شدن پوست بینی (رینوفیما) میشود جراحی با استفاده از لیزر، اسکالپل یا درمابریژن میتواند بافت اضافی را برداشته و ظاهر بینی را بهبود بخشد.
نکته مهم:تمامی روشهای درمانی باید زیر نظر متخصص پوست انجام شوند تا از بروز عوارض جانبی جلوگیری شود.
راهکارهای مؤثر برای پیشگیری و کنترل بیماری روزاسه
کنترل و پیشگیری از بیماری آکنه روزاسه، با تغییرات سادهای در سبک زندگی قابل دستیابی است. برای کاهش و جلوگیری از تشدید علائم، این توصیهها را مد نظر قرار دهید:
۱. محافظت از پوست با ضدآفتاب
همیشه پیش از خروج از خانه، از کرم ضدآفتاب با SPF مناسب استفاده کنید.
۲. حفاظت در برابر سرما
در هوای سرد، صورت خود را با شال یا ماسک بپوشانید تا از تماس مستقیم با سرما جلوگیری شود.
۳. استفاده از شویندههای ملایم
برای شستوشوی نواحی آسیبدیده و دارای آکنه روزاسه، از شویندههای ملایم استفاده کنید.
۴. اجتناب از محصولات تحریککننده
از مصرف محصولات پوستی حاوی الکل، عطر یا مواد آلرژیزا خودداری کنید.
۵. استفاده صحیح از مرطوبکننده
مرطوبکنندهها را پس از خشک شدن کامل پوست به کار ببرید تا جذب بهتری داشته باشند.
۶. استفاده از ریشتراش به جای تیغ
برای جلوگیری از تحریک پوست، از ریشتراش برقی به جای تیغ استفاده کنید.
۷. کاهش استرس
تکنیکهای مدیریت استرس مانند مدیتیشن و یوگا را انجام دهید تا از استرس دوربمانید.
۸. رژیم غذایی ضد التهاب
غذاهای ضد التهابی مانند زردچوبه، زنجبیل، سیر و پیاز را به رژیم غذایی خود اضافه کنید.
۹. پرهیز از غذاها و نوشیدنیهای داغ
مصرف غذاها و نوشیدنیهای داغ را به حداقل برسانید تا تحریکات پوستی کاهش یابد.
جمع بندی
روزاسه یک بیماری پوستی آزاردهنده است که میتواند اعتماد به نفس و زندگی روزمره افراد را تحت تأثیر قرار دهد. با وجود ناشناخته بودن علل بیماری روزاسه، درمانهای مؤثری برای آن وجود دارد. به همین دلیل، مشاوره با پزشک متخصص پوست برای مدیریت صحیح این بیماری ضروری است.
مطالب بیشتر
لیزر NdYag
لیزر Nd Yag لیزر Nd Yag، مخفف Neodymium-doped Yttrium Aluminum…
لیزر کیوسوئیچ
لیزر کیوسوئیچ داشتن پوستی بیعیب و نقص امروزه آرزوی همه…
RF فرکشنال
RF فرکشنال RF فرکشنال یکی از روشهای جوانسازی، کلاژن سازی…
لیزر موهای زائد IPL
لیزر IPL لیزر IPL یکی از روشهای حذف موهای زائد…